

Dr. en Medicina y Cirugía UPV/EHU
Especialidad ESTOMATOLOGIA UPV/EHU.
Prof. Máster. Patología Bucal UPV/EHU.
¿Te lo perdiste? Te lo contamos
- La búsqueda en la evidencia científica para las posibilidades de gestión del DOLOR CRONICO y los problemas que plantea a nivel oral las PATOLOGIAS del SUEÑO.
- La defensa y el despliegue de los distintos abordajes terapéuticos para un problema tan emergente y a su vez incapacitante como es el Dolor Crónico.
Estas y otras cuestiones han sido la motivación central de la XXXI reunión anual SEDCYDO 2021. ON-LINE, celebrada tras la cancelación del congreso anual SECYDO ZARAGOZA 2020 por necesidades del confinamiento en el estado de alarma decretado en primavera de ese año. Reunión desarrollada con ÉXITO.


El comité Organizador presidido por Dra. Pilar C Nuñez y el comité científico presidido por el Dr. Miguel de Pedro, plantearon esta reunión científica para intentar dar a conocer las novedades y los distintos enfoques de la actualidad en cuanto al TRATAMIENTO de dos problemas como son el DOLOR crónico, en sus distintas formas de presentación a nivel craneofacial, y los síndromes bucales en relación a la PATOLOGIA DEL SUEÑO. Pero sin perder de vista el enfoque MULTIDISCIPLINAR desde todas sus modalidades, tanto abordajes médicos, abordajes fisioterapéuticos, abordajes de logopedia, así como abordajes con distintas técnicas quirúrgicas. Muy en el centro del ámbito de interés de esta sociedad científica, SEDCYDO. Programación:
El Primer Bloque se dedicó al DOLOR OROFACIAL, presentado por nuestro compañero Dr. Javier Alberdi. Se desplegó como un bloque muy técnico donde se desarrollaron y explicaron distintas formas o técnicas de abordar el manejo del dolor en general y el dolor cráneo facial en particular.
Comenzó con la Dra. Dolores Rodrigo Royo con el “Tratamiento de las cefaleas con estimulación eléctrica occipital”, presentando este procedimiento quirúrgico cruento para el tratamiento del dolor en cefaleas. Indicándolo en los pacientes con Cefaleas primarias como la Migraña Crónica, Cefalea en Racimos de Horton o en Cefaleas Secundarias como la Neuralgia Occipital postraumática. Indicándolo para aquellos casos muy incapacitantes, en los que no se controla el dolor o que son refractarios a los tratamientos clásicos o que no responde a los tratamientos farmacológicos habituales. El mecanismo de acción es o bien por sobre-pasar el límite de trasmisión de estímulos mediante excitación neuronal o bien por el hecho de que neuro-estimulando las fibras Alfa/Beta se bloquean las fibras nociceptivas, sobre todo en las Cefaleas Secundarias, tipo Neuralgia Occipital. Y en las Cefaleas Primarias, por la “saturación” al estimular lo que la Dra. llama el Sistema Nervioso Trigemino-Cervical. Por ser una técnica altamente cruenta, en mi opinión, a tener en cuenta como técnica “de rescate”.
Dr. Javier Vera habló sobre el “Manejo terapéutico del dolor orofacial en las unidades de dolor, criterios de derivación” enfatizando en el enfoque multidisciplinar en el diagnóstico y tratamiento, acometiendo una estrategia de tratamiento escalonado, en relación a el tipo de dolor y yendo de menos a más en la aplicación del “armamento” terapéutico. Subraya que es necesario tener un conocimiento muy riguroso del armamento farmacológico que existe a disposición del profesional en salud, siempre informando al paciente en cuanto a las características de estos tratamientos, usando el potencial de acción de la farmacopea a modo de “escalones” de menos a más, adaptándolo al tipo de dolor. Asociando el tratamiento farmacológico con otros tipos de tratamientos, incluso técnicas intervencionistas. Adecuar los niveles asistenciales en relación al manejo y características del dolor, individualizándolo en relación al paciente y su tipo de dolor. Dejando las Unidades de dolor para un nivel superior de tratamiento.

F. Javier Hidalgo “Ozono terapia en Medicina del Dolor” explicó que el dolor crónico puede llevar a activar los procesos de “stress oxidativo” o fallos en las neuronas moduladoras, que llevan a la sensibilización central, por alteración del sistema Nociceptivo. Los tratamientos en general y el tratamiento con Ozono en particular, va encaminado a conseguir la “DESsensibilización”. Bien a nivel periférico en la zona del estímulo y como a nivel central.
Siendo al Ozonoterapia un sistema que actúa a los dos niveles a nivel central reduciendo el “Stress Oxidativo”. Y a nivel local infiltrado, donde el mecanismo de acción es por efecto antioxidante, modulando o bloqueando entre otras cosas los receptores de dolor, presentando amplia evidencia en revisiones sistemáticas bibliográficas. Y destacando la diferencia en cuanto a efectos secundarios de la terapia con ozono en contraposición a la corticoterápia.
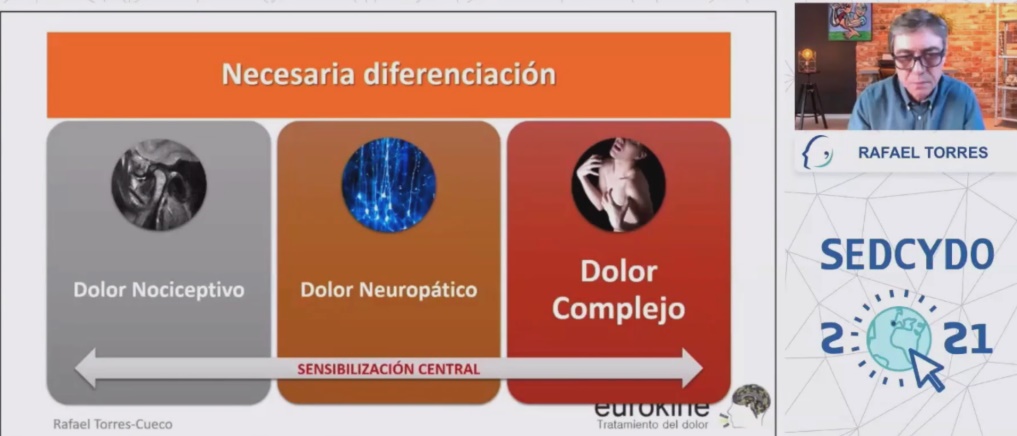
Rafael Torres en su ponencia “Disfunción Craneomandibular y dolor orofacial” destaca el cambio de enfoque en relación a “desresponsabilizar” a la oclusión y a los dientes en cuanto a el dolor Orofacial atípico y enfocarlo más como síndromes musculoesqueléticos por “si” mismos. Siendo el dolor miofascial un dolor complejo. Siempre es un producto del cerebro, modulado por su plasticidaz. Diferenciando entre Dolor Nociceptivo, Dolor Neuropático y Dolor Complejo. En el Dolor Complejo no existe relación entre los estímulos y las características del dolor.
Isabel Moreno en su ponencia “Uso toxina Botulínica en el manejo del dolor Neuropático” define el Dolor Neuropático (DN) y lo clasifica como un síntoma. Un 7 a 10% de la población general padece DN Crónico. Pudiendo existir una prevalencia importante (hasta un 14% de pacientes con dolor orofacial) en el territorio de consulta en competencia odontológica. En cuanto al tratamiento defiende el uso de la Toxina Botulínica en aquellos dolores neuropáticos atípicos o periféricos. Ya que por distintos mecanismos, reduce los fenómenos de sensibilización periférica y de alguna manera también parece que puede reducir la sensibilización central. Descartando su uso en la Neuralgia Trigeminal, que responden muy bien al tratamiento farmacológico de uso habitual.
En la mesa redonda el moderador fue desplegando las preguntas formuladas y los ponentes fueron respondiéndolas unilateralmente. Me gusto el momento dialogo entre los ponentes, que el Dr. Alberdi tuvo que cortar adecuadamente por que el tiempo es el tiempo. Pero es muy interesante que se den estos cruces de opiniones ya que la técnica lo permite y enriquece las ponencias dado que los temas son de máxima actualidad y se prestan a debate.
En el Segundo bloque de ponencias se abordó la “MEDICINA ORAL del SUEÑO”
Magnifica presentación del Moderador Dr. Juan Manuel Prieto, haciendo una introducción muy bien dirigida y esquematizada en cuanto a la temática que se iba a plantear. Muy acertada la aportación sobre el papel de la odontología en el manejo de estos procesos, poniendo énfasis en que el diagnostico último de las patologías el sueño, deben ser concluidas y cerrados por el Médico Especialista.

Dra. Claudia Restrepo habló en relación a “Bruxismo en Niños, desde la neurociencia y la evidencia” dejando claro que el bruxismo, por si mismo, no es una patología. Es un signo o síntoma, pero que tampoco se debe considerar fisiológico y que requiere un estudio. En muchos casos está en relación con situaciones ambientales o de la dieta, que hace que se desarrolle o se favorezca. Se puede dar en el 40% de los niños y no es tan determinante su relación con el desgaste de los dientes. Por tanto, debe considerarse una Actividad más en el desarrollo natural y no siempre considerarla perjudicial.
Dra. Maria José Naya, otorrinolaringóloga, habló desde su punto de vista del “Diagnostico y Tratamiento del SAHS en ORL” concluye que el estudio de un paciente con SAHS es multidisciplinar. El SAHS es considerada como Parasomnia y en los casos severos se trata con C.P.A.P. En los casos donde la obstrucción a la vía aérea esté en una tipología mandibular con obstrucción anterior característica estaría indicado los dispositivos de avance mandibular, midiendo esta necesidad con cefalometría y por el ORL. El Diagnostico precisará de la intervención ORL con rinofibroscopia y polisomnografia. La profesión del paciente tiene relevancia importante en la indicación del tratamiento. La relevancia de este proceso es cuantificarla y detectar la necesidad y tipo de tratamiento que va desde CPAP, Dispositivo de avance mandibular (DAM), Terapia miofuncional por logopeda e incluso Cirugía, faringoplastia entre otras, así como tratamientos de Obesidad.
Sabrina Arruga (Logopeda) habló de la Terapia miofuncional en SAHOS (TMF) demostrando la aportación de la logopedia en este trastorno. Cuyo objetivo es el aumento de la vía aérea mediante el aumento de la tonicidad muscular en todo el entorno relacionado con la vía.
Dr. Joaquín Durán Cantolla (Neumólogo) hablo del Diagnóstico de la apnea del sueño y de dispositivos de avance mandibular. Desgranado los métodos diagnósticos donde la prueba “de oro” sería la polisomnografía, pero aboga por otros sistemas simplificados como la “poligrafía respiratoria” con lo que se puede diagnosticar en más del 90% de los casos. Aconsejando el tipo de tratamiento en relación con el tipo de paciente, si solo es roncador aconseja usar un DAM, si además hay apnea del sueño leve o moderado también DAM, dejando el CPAP para las apneas más severas. Pero es imprescindible realizar un Diagnóstico previo preciso.
Dr. Daniele Manfredini, toda una referencia en los trastornos y desordenes Cráneo-mandibulares, hablo sobre “Actualización en bruxismo”. Dejando claro que el Bruxismo no es una patología, que debe ser en todo caso evaluado, pero no requiere de un diagnóstico, solo necesita ser EVALUADO. Requerirá tratamiento cuando produce síntomas (dolor) y signos (limitación funcional). En la evaluación del Bruxismo deberá ser correlacionado con otros trastornos del sueño ya que muchas veces pueden ser parte de la manifestación de otro problema subyacente. Siendo el resultado de muchas condiciones y conductas. Anunciando una metodología de manejo de consenso llamado STAB.

La segunda jornada se abrió con la lectura del Premio JUAN LUIS FERRER otorgado por SEDCYDO este año al Dr. Miguel De Pedro, del Grupo ORALMED de la facultad de Odontología de la Universidad Complutense de Madrid. Propone a través de un interesante trabajo, que yo definiría como ensayo clínico, el uso de luz roja e infra-roja como tratamiento para disminuir los síntomas de Dolor en el SBA, consiguiendo interesantes resultados.

El tercer Bloque se dedicó al conocimiento, diagnóstico y manejos terapéuticos actuales en los Trastornos temporomandibulares (DTM) presentado y moderado por Dr Eduardo Vazquez.

Empezó con el Dr. Daniel Paesani intentando explicar el origen del dolor en la disfunción temporomandibular. Destacando la falta de correlación entre los datos anatómicos y las manifestaciones clínicas. Volviendo a incidir en la idea de sensibilización central y las alteraciones las vías aferentes/eferentes y reguladoras de los estímulos en cada caso. Pero presento casos de cómo el bloqueo anestésico de las raíces nerviosas aferentes, responsables de las zonas de dolor tienen una eficacia terapéutica a tener en cuenta en cuanto a la desensibilización de algunos síndromes de sensibilización característicos.


Dr. Luis Ros Mendoza, Radiólogo, desplegó una didáctica presentación de las indicaciones de las pruebas diagnósticas basadas en la imagen. Indicando una u otra según el tipo de patología que estemos intentando diagnosticar. Radiografías y CBCT para partes o estructuras óseas. Resonancia Magnética para visualizar estructuras blandas, muy indicado para el estudio de la Articulación Temporomandibular.
Dra. Guiliana Lunecke Serendero explicó la influencia que se atisba en la relación de la Microbiota (Microbioma) y los procesos degenerativos articulares y la osteoartrosis. Relacionando el “Stress Oxidativo”, la inmunidad natural y adquirida con los procesos de inflamación crónica articular, que junto con síndromes metabólicos y los distintos tipos de Nutrientes que incorporamos (“Nutraceuticos”) estarían directamente relacionado con estos procesos degenerativos. Además, todo ello influenciado por el Microbioma, haciendo referencia sobre todo a la flora gastrointestinal que influirá en la permeabilidad de la barrera gastrointestinal, donde la Disbiosis influenciaría en la homeostasis del sistema Neuro-inmuno-endocrino, favoreciendo la sensibilización central.
Dr. Daniele Manfredini repite, nunca mejor dicho dado el lio que se montaron los técnicos en relación a las ponencias pregrabadas, como ponente con las claves en el manejo terapéutico en DTM. Actualmente se enfoca el problema de dolor como una alteración biopsicosocial, no considerando la oclusión como un factor a tener en cuenta.

No fue muy dinámica la mesa redonda, pero si interesante, los intentos de cada cual de llevarse “su gato al agua”, denota el hecho de que sigamos perdidos en el manejo de los DTM. Estoy con el Dr. Manfredini, que es un ejercicio de comprensión y empatía con el paciente por donde empieza el principio en este manejo y que NO debemos ser vendedores de aparatos. Destaco la sencillez y pragmatismo en las explicaciones del Dr. Ros no dejando ninguna duda respecto a la indicación de cada prueba de imagen en relación a lo que nos interesa en la ATM. Muy interesante la puntualización del Dr Paesani en cuanto a que en los bloqueos anestésicos de puntos dolorosos loco-regionales puedan producir efectos secundarios no deseables, que por ser transitorios no son especialmente peligrosos, pero que si no los tenemos controlados podemos tener algún que otro “susto”. Por esto se recomienda el uso de anestésico SIN vasoconstrictor, para que su efecto sea menos duradero.
El cuarto y último bloque basó sobre la condición Multidisciplinar del manejo los Trastornos Temporomandibulares. Moderado por la Dra. Fernanda Yañez.
Dr Maria Joao Rodrigues sobre el tratamiento multidisciplinar del dolor orofacial y la ortodoncia, presentando casos de dolor que mejoran con la reposición oclusal por medio de tratamiento de ortodoncia, uso de férulas y tratamientos fisioterapéuticos.
Dr Jose Luis De La Hoz Aizpurúa presento una puesta al día en el Uso de las ORTOSIS orales de posicionamiento (Férulas). Como una técnica tradicional pero efectiva cuando está bien diagnostica la indicación de su uso.

Dr Juan Mesa Jimenez (Fisioterapeuta) desarrolló nuevas vías de abordaje con fisioterápia invasiva en el TTO del Dolor orofacial. Definiendo cual es el rango de situaciones en las que se pueden abordar con fisioterapia. Pudiendo actuar sobre las cefaleas Primarias y las Secundarias tensionales, así como en la musculatura masticatoria que haya dolor, entre otros. Siendo la acupuntura y la punción seca las técnicas utilizadas.

Dr. David Calvo defendió su ponencia sobre la Tecarterapia Intraoral como un a terapia de soporte en los Desordenes Cráneo Mandibulares (DCM) como una terapia disruptiva y de nueva generación. Según él, hasta un 70% de la población padece o ha padecido en algún momento síntomas o signos de DCM. Defiende el tratamiento en equipo y multidisciplinar. La tecarterapia consiste en electromedicina con diatermia y radiofrecuencia, que por distintos mecanismos de acción en relación a las propiedades de la electromedicina, consigue reducir el dolor. Recuperando la movilidad y el trofismo de los músculos, y evita o mejora los procesos degenerativos a nivel de estructuras anatómicas. La única pega es que esta tecnología a nivel intraoral solo la patrocina una empresa, en este caso CAPENERGY.

La Dra. Raquel Galindo Martinez (Fisioterapeuta) hizo una revisión de la evidencia científica actual en cuanto a la efectividad del ejercicio terapéutico como herramienta de tratamiento en la DTM. Defendiendo la importancia de la fisioterapia dentro del abordaje multidisciplinar en la terapéutica de estos procesos. Adaptando programas específicos de ejercicios individualizados para el dolor, la recuperación funcional etc. Dependiendo la discapacidad o sintomatología que nos plantea cada paciente, siempre basado en la evidencia científica, que “hay la” y mucha !!.
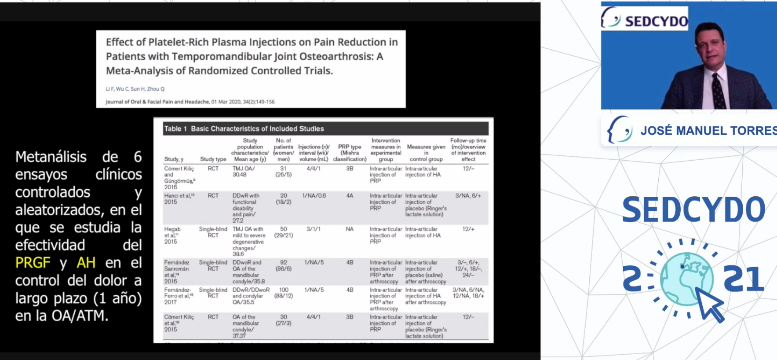
El Dr. Jose Manuel Torres cerró la jornada de conferencias con su interesante ponencia sobre el “El Papel de la infiltraciones en el tratamiento de la patología degenerativa de la ATM” que tras una introducción anatómica y fisiopatológica, nos explicó su experiencia en cuanto al manejo de los síntomas de este proceso osteoartrósico de la ATM, a costa de infiltraciones de distintos fármacos como Condoprotectores (SYSADOA – symptomatic slow action drugs for osteoarthritis) o los que denomina fármacos modificadores de la enfermedad artrósica (DMOAD – Structure/Disease-Modifying Anti-OA Drug) entre los que destaca la infiltraciones con Ac Hialurónico (Viscosuplementación), factores de crecimiento, etc.
Aquí cada cual, dentro del enfoque multidisciplinar, arrima el “ASCUA A SU SARDINA”. Que no digo que este mal, pero desde fuera debemos intentar amalgamar todas estas tendencias terapéuticas en su justa medida por el bien de los pacientes. Esta claro que la forma de gestionar los retos que nos plantean los pacientes, cada vez más, debe gestionarse en EQUIPO. Desde decisiones de actuación basadas, cada vez más, en la EVIDENCIA CIENTIFICA, huyendo del empirismo. El dolor y el padecimiento crónico de los pacientes es reto muy importante, que se nos plantean en el “día a día” de los que nos dedicamos a salud.
Se cerró el evento con la entrega de premios a las comunicaciones libres. Este último apartado es uno de los que merece la pena desarrollar más. Darle toda la importancia que se merece. Es muy interesante para los profesionales jóvenes el reconocimiento al esfuerzo que despliegan a la hora de realizar sus trabajos, siempre con la calidad y el rigor más que adecuado. Son el futuro y debemos “empujarles” a ser los futuros referentes entre los profesionales en salud.
La labor en la gestión de la secretaria técnica ha sido encomiable, en estos eventos ON LINE además la dificultad de organización, la coordinación y sincronización técnica es de complejidad superior. Enhorabuena Grupo Meraki – Eventos con Alma SL. Y por experiencia propia, un consejo para los distintos comités organizadores futuros … déjense aconsejar, “saben muy bien lo que se hacen”!!.

Se vieron algunos problemas con el “Streaming”. Pero mi mayor “PERO” es en relación “al Doblaje”. Creo que es un error el uso de la traducción simultánea, sobre la voz del ponente, sobre todo si se anula esta. Esto, que funciona bien en los congresos en vivo, aquí en “on line” se pierden mucho de los matices de expresión del ponente. Además, teniendo en cuenta, como en el caso de esta reunión que los ponentes “no hispanoparlantes”, han sido Italianos y Portugueses. Idiomas con un grado de coincidencia con el castellano muy alto. En el caso de que hubiera sido necesario, creo que hubiera sido más adecuado, más enriquecedor el método de uso habitual en las grandes plataformas de “streaming”. Me refiero al uso de SUBTITULOS … Esto merece la pena darle “una vuelta” … una “pensada”. En esta edición se han evidenciado algunos contratiempos técnicos que ha llevado a deslucir algo el evento, pero para nada han afectado a la esencia de la reunión. Si se evidencia, que debemos seguir progresando técnicamente, organizativamente, etc … así como en el diseño de este tipo de eventos. Ya que claramente este formato ha llegado para quedarse. Quizás con la mejora de la pandemia retomemos las reuniones presenciales, pero el formato “HIBRIDO” es de futuro.
En resumen, me ha gustado este evento. Se han visto interesantes ponencias y sobre todo un espíritu colaborativo encomiable. Debemos de ir familiarizándonos en cuanto a DOLOR con términos como SENSIBILIZACION PERIFERICA, con SENSIBILIZACION CENTRAL, abordaje MULTIDISCIPLINAR en cuanto a diagnóstico y tratamiento. Y TRABAJO en EQUIPO en cuanto a gestión de terapéuticas en la gestión de los pacientes. Lo cierto que Foros como este de las reuniones anuales de SEDCYDO entre otras, consigue mantenernos en condiciones de “perfecta revista” para poder orientarnos en la gestión de los retos que nos plantean nuestros pacientes. Sin duda muy recomendable, enhorabuena.
Por cierto, el próximo evento en España, en este sentido de salud oral con mayúsculas, corresponden al congreso Bianual de la Sociedad Española de Medicina Oral (SEMO) en Junio de 2021, también en Otoño 2021 en pamplona el congreso de la Sociedad española de Cirugía Bucal (SECIB) … Y también se anuncia y adelanta “El CAMINO hacia la compresión y el manejo del Dolor Orofacial” como lema de la XXXII Reunión Anual de SEDCYDO, en Junio de 2022 y en Santiago de Compostela … En fin …

… como no puede ser de otra forma … Allí estaremos !!!










