
Las lesiones radiolúcidas periapicales constituyen un capítulo específico en el diagnóstico diferencial de la patología de los huesos maxilares. En la mayoría de los casos, se trata de entidades de origen odontogénico secundarias a pulpitis, como el quiste radicular o la periodontitis periapical crónica. No obstante, existen otros trastornos que también pueden producir imágenes radiolúcidas de características similares, quísticas pero también neoplásicas, tanto benignas como malignas, por lo que su correcto diagnóstico siempre requiere de una buena historia clínica, con una exploración física y radiológica adecuada, de la realización de un buen diagnostico diferencial y de una correcta correlación histopatológica. El caso clínico que presentamos es un ejemplo demostrativo de esta patología maxilofacial.
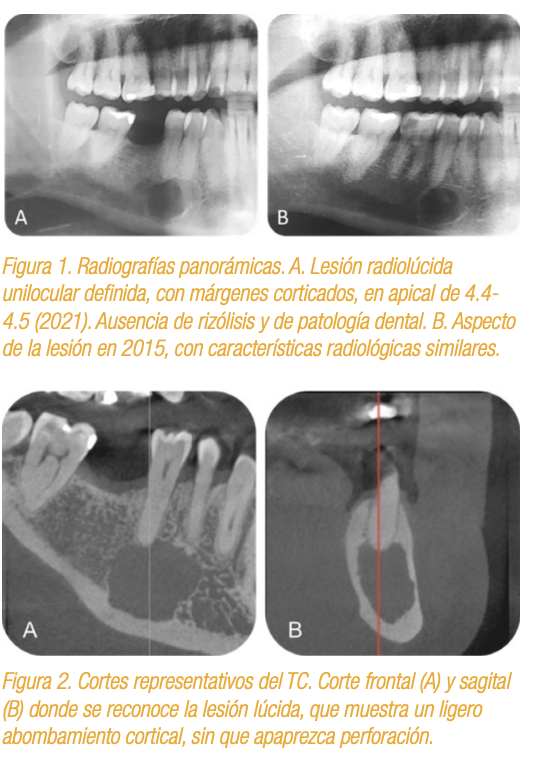 Se trata de un hombre de 58 años, sin antecedentes personales y tóxicos de interés, fue derivado en 2021 por su odontólogo al Centro de Cirugía Oral y Maxilofacial, para la valoración de una lesión mandibular asintomática, con más de 5 años de evolución, situada en el 4o cuadrante, y que últimamente se asocia a episodios de parestesias en la zona. A la exploración clínica no se aprecian alteraciones reseñables y se comprueba que los dientes 4.4 y 4.5 son vitales. El examen radiológico actual muestra una lesión radiolúcida unilocular bien definida con márgenes corticados, situada en la zona apical de los dientes 4.4 y 4.5. No se aprecia afectación radicular ni patología dentaria alguna. También se aporto una RX anterior (2015), previa a la exodoncia del diente 4.6 afecto de una gran lesión de caries. Dada la proximidad de la lesión al nervio dentario inferior, inicialmente se adoptó una actitud de vigilancia (Figura 1).
Se trata de un hombre de 58 años, sin antecedentes personales y tóxicos de interés, fue derivado en 2021 por su odontólogo al Centro de Cirugía Oral y Maxilofacial, para la valoración de una lesión mandibular asintomática, con más de 5 años de evolución, situada en el 4o cuadrante, y que últimamente se asocia a episodios de parestesias en la zona. A la exploración clínica no se aprecian alteraciones reseñables y se comprueba que los dientes 4.4 y 4.5 son vitales. El examen radiológico actual muestra una lesión radiolúcida unilocular bien definida con márgenes corticados, situada en la zona apical de los dientes 4.4 y 4.5. No se aprecia afectación radicular ni patología dentaria alguna. También se aporto una RX anterior (2015), previa a la exodoncia del diente 4.6 afecto de una gran lesión de caries. Dada la proximidad de la lesión al nervio dentario inferior, inicialmente se adoptó una actitud de vigilancia (Figura 1).
Con la sospecha clínica de que se trataba de una patología quística de origen odontogénico no inflamatoria, tipo queratoquiste odontogénico, se decide realizar una tomografía computariza- da de la zona (Figura 2), y realizar la escisión quirúrgica de la lesión bajo anestesia local. La muestra obtenida se envió para estudio histopatológico al Servicio Diagnóstico Patología Oral y Maxilofacial (SDPOMF).
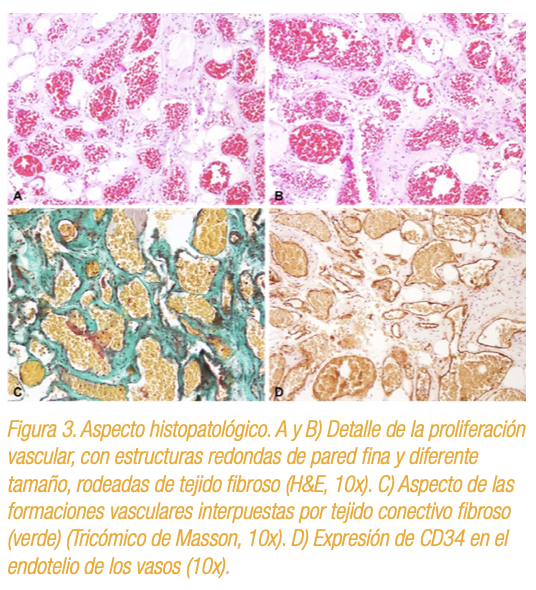
Histopatológicamente en todas las secciones analizadas se re- conoce una lesión conectivo-vascular constituida por estructuras vasculares diferente tamaño, la mayoría rellenas de material hemático, redondas, con una pared fina y aspecto venoso, rodea- das por tejido conectivo fibroso (Figura 3).
Con la totalidad de la información clinicopatológica, se alcanzó el diagnóstico final de Hemangioma intraóseo (tipo venoso/caverno- so), estableciendo un protocolo de controles periódicos. Hasta este momento (3 años después), no se han desarrollado recidivas.
Los hemangiomas son tumores vasculares descritos por primera vez por Rudolf Virchow en 1863, como malformaciones vasculares simples, cavernosas o racimosas según su aspecto histopatológico1. Posteriormente, el término hemangioma fue introducido para referirse a cualquier proceso vascular tumor-like, independientemente de su aparición congénita, infantil o adulta.
Los hemangiomas óseos centrales son una patología infrecuente, representando menos del 1% de todos los hemangiomas. Siegmund y Weber (1930) fueron los primeros en reportar un caso de hemangioma intraóseo en la mandíbula, que se descubrió de manera incidental durante una extracción dental2.
El hemangioma intraóseo (HIO) es una neoplasia benigna ósea infrecuente que se forma a partir de estructuras vasculares cer- canas, que aparece preferentemente en pacientes adultos (4o-6o décadas de la vida), aunque puede diagnosticarse a cualquier edad. Según la última clasificación de la OMS de tumores óseos y de partes blandas, la naturaleza del HIO se sitúa a caballo entre una neoplasia y una malformación3.
La localización más frecuente del HIO es la columna vertebral y los huesos craneofaciales; dónde suelen descubrirse de manera casual al realizar estudios de imagen, dada su naturaleza asintomática. En estos casos, las lesiones no requieren tratamiento, más allá del mantenimiento de un control periódico3. Con todo ello, uno de los aspectos más relevantes de los HIO es el riesgo de hemorragia grave durante procedimientos quirúrgicos o traumáticos que incidan sobre ellos, por lo que su manejo debe ser cuidadoso.
 En ocasiones, como ha ocurrido en este caso clínico, los HIO pueden causar dolor o signos neurológicos por afectación de las estructuras adyacentes o fracturas patológicas; en cuyo caso, el manejo incluye además de terapia farmacológica del dolor la posible extirpación quirúrgica ósea para descomprimir las formaciones nerviosas vecinas y estabilizar el hueso afectado4.
En ocasiones, como ha ocurrido en este caso clínico, los HIO pueden causar dolor o signos neurológicos por afectación de las estructuras adyacentes o fracturas patológicas; en cuyo caso, el manejo incluye además de terapia farmacológica del dolor la posible extirpación quirúrgica ósea para descomprimir las formaciones nerviosas vecinas y estabilizar el hueso afectado4.
En los huesos maxilares, los HIOs son más comunes en la man- díbula que en el maxilar superior, presentando una edad de aparición más temprana que en el resto del cuerpo (pico 1o-3o décadas de vida) y mostrando una predilección por el género femenino4. Aparecen como imágenes radiolúcidas definidas, de crecimiento lento, uni o multiloculares, que a veces presentan zonas radiopacas y expansión cortical5-7. Debido a estas características inespecíficas, el diagnóstico diferencial radiológico incluye otras patologías radiolúcidas odontogénicas (quiste radicular, queratoquiste odontogénico, ameloblastoma, etc.) o no odontogénicas (quiste óseo aneurismático, hemangioma, lesión central de células gigantes, etc.). Algunas lesiones vasculares pueden ser diagnosticadas previamente a la cirugía realizando su punción y extrayendo sangre roja en estos casos8.
En conclusión, el hemangioma intraóseo es una entidad vascular infrecuente en los huesos maxilares, cuyos datos clínico-radiográficos heterogéneos puede plantear un reto diagnóstico para el profesional, que requiere siempre de la valoración de las características histopatológicas para alcanzar el diagnostico9-10. El tratamiento del HIO no siempre es necesario y depende de la edad del paciente, el grado de afectación funcional, el tamaño y la localización de la lesión, variando desde su control periódico hasta técnicas quirúrgicas como la exéresis, radioterapia o embolización11.











